/psychiatrisch - neurologische Erkrankungen /Depression - Algorithmus für die Praxis Depression - Algorithmus für die PraxisDiagnosestellung
[1]
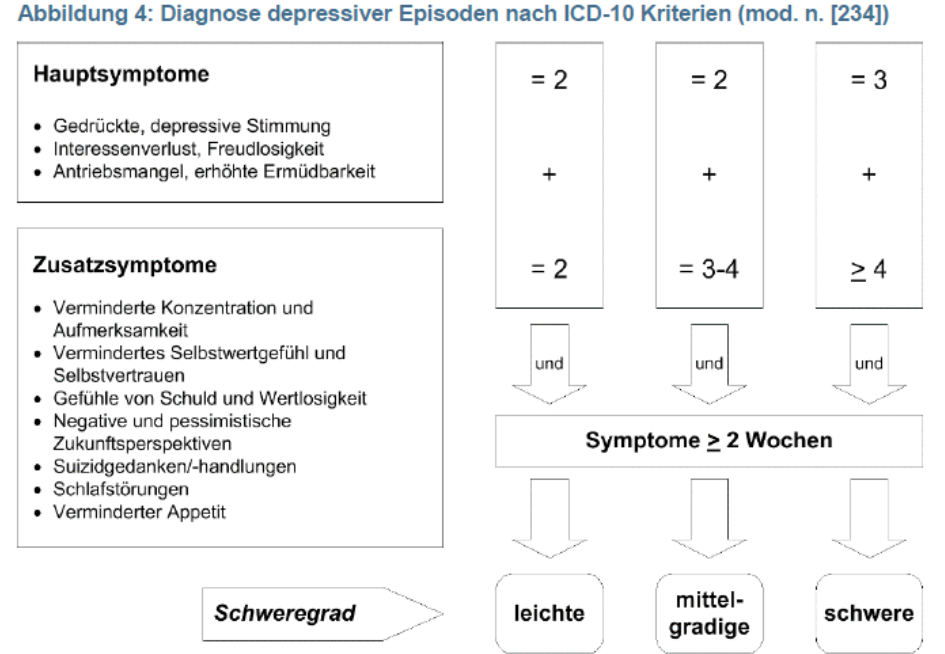
- Liegen mindestens 2 Haupt- und 2 Nebensymptome vor sollte geklärt werden
- ob diese eher einer depressiven Symptomatik oder einer anderen psychischen Störung zuzuordnen sind (Differenzialdiagnostik).
|
Depression ist eine Ausschlussdiagnose
|
Ausschluss:
- organische Ursache (z.B. chronische Schmerzen, Schilddrüsenunterfunktion..)
- hirnorganische Ursache
- Gebrauch oder Missbrauch psychotroper Substanzen (C2, Drogen)
|
Sind diese Ursachen ausgeschlossen, kann die Diagnose einer depressiven Episode gestellt werden
Ambulant oder stationär?
|
Notfalleinweisung wenn (NVL 33):
|
liegt keine Suizidalität vor
Auswahl der Therapiestufe
- für die Auswahl der Therapiestufe und für die Überprüfung,
- ob die begonnen Therapie wirksam ist,
- eignen sich Depressions-Skalen wie das Beck Depressionsinventar.
|
Resultat des Tests in der Kartei dokumentieren
Psychotherapie - Pharmakotherapie - oder beides?
- Nichtmedikamentöse Behandlungen können bei leichten und mittelschweren Depressionen alternativ statt Antidepressiva
- oder zusätzlich zu Antidepressiva eingesetzt werden,
- bei schweren Depressionen sollen unbedingt beide Behandlungsmethoden kombiniert werden!
|
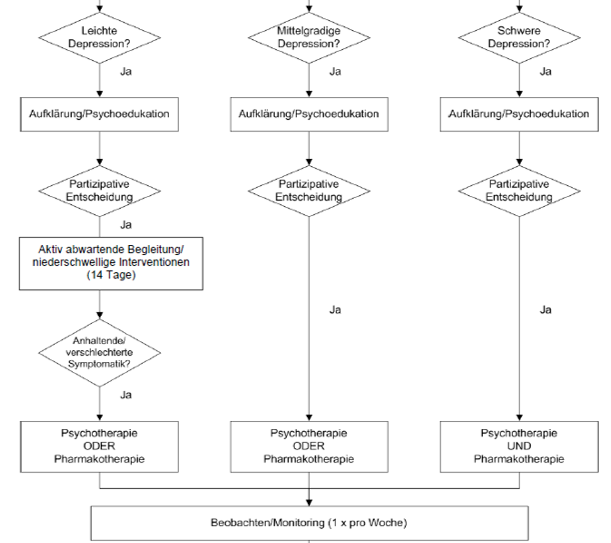
Psychoedukation
4 Kriterien für die Auswahl des Antidepressivums
- Hat der Patient schon gute Erfahrungen mit einer Substanz
- Bestehen Kontraindikationen oder Einschränkungen durch Begleiterkrankungen
- Gibt es erwünschte Nebenwirkungen
- Welche Nebenwirkungen sind für den Patienten inakzeptabel
|
1. Gute Erfahrungen mit einer Substanz
- Wenn der Patient schon einmal ein Antidepressivum genommen hat
- Es geholfen ihm/ihr hat
- Und es vertragen wurde
- So sollte man bei dieser Substanz bleiben (Bschor 177)
|
2. Kontraindikationen/ Einschränkungen für bestimmte Stoffklassen prüfen
|
jüngere Menschen, insbesondere mit suizidalen Tendenzen
|
SSRI
|
|
Blutungsrisiko ( AK-Therapie, Blutung, HAS-Bleed)
|
SSRI
|
|
Demenz
|
Trizyklika
|
|
Herzinsuffizienz
|
Trizyklika
|
|
Benigne Prostata-Hyperplasie
|
Trizyklika
|
|
Gaukom
|
Trizyklika
|
|
Epilepsie
|
Bupropion (Wellbutrin®)
|
|
Adipositas, Diabetes
|
Mirtazapin, Mianserin
|
(Bschor 177)
3. Welche Nebenwirkungen sind erwünscht?
|
Müdigkeit bei Schlafstörung
|
Trizyklika: Amitriptylin (Saroten®)
und Nortriptilen (Nortrilen®)[2]
SSRI: Trazodon (Trittico®)
2. Wahl wg. Agranulozytose-Risiko Mitrazapin
|
|
Gewichtszunahme bei Apetittlosigkeit und Gewichtsverlust
|
Mirtazapin (NVL 71)
Venlafaxin
Lithium (NVL 183)
|
|
Reduktion Insulinbedarf bei DM
|
SSRI (NVL 144)
|
4. Welche Nebenwirkungen sind für den Patienten inakzeptabel?
|
Gewichtszunahme
|
meiden: Mirtazapin, Mianserin,
|
|
Sexuelle Störung
|
meiden: SSRI, SNRI,
insbesondere Venlafaxin (NVL 71)
|
Dosierungsempfehlungen
|
Substanz
|
Anfangs-dosierung mg/Tag
|
Standard-
Tagesdosis
mg/Tag
|
Plasmaspiegel
basal vor Einnahme ng/ml
|
|
klassische SSRI &SNRI
|
|
Citalopram
|
20
|
40
|
50-110
|
|
Sertalin
|
50
|
50-100
|
10-150
|
|
Duloxetin
|
30-60
|
60
|
30-120
|
|
Venlafaxin
|
37,5-75
|
60
|
30-120
|
|
tri- & tetrazyklische Antidepressiva
|
|
Amitriptylin
|
25-50
|
75-300
|
80-200
|
|
Maprotilin
(Ludiomil®)
|
25-50
|
75-225
|
75-130
|
|
Autorezeptorblocker
|
|
Trazodon (Trittico®)
|
50-100
|
200-400
|
650-1500
|
|
Mirtazapin
|
15
|
15-45
|
30-80
|
|
andere Stoffgruppen
|
|
Bupropion (Wellbutrin®
|
150
|
150-300
|
225-1500
|
|
Moclobemid (Aurorix®)
|
150
|
300-600
|
300-1000
|
|
Lithium (Quilonorm®)
|
8-12
|
nach Plasmaspiegel
|
0,6-0,8 mmol/l
|
- Ziel der Behandlung ist es die Standarddosis so rasch als möglich zu erreichen
- Jüngere können bei klassischen SSRI direkt mit der Standarddosierung starten
- Bei den übrigen muss aus Verträglichkeitsgründen mit einer niedrigen Startdosis begonnen werden
- Hierdurch ergibt sich eine Aufdosierungsphase (Bschor 181)
|
Einnahme 1x täglich
- Bei Antidepressiva kann die gesamte Tagesdosis einmal am Tag eingenommen werden
- Bei sedierenden Antidepressive vor dem Schlafen gehen
- Die übrigen Antidepressiva am Morgen.
|
- Bei Antidepressiva (ausgenommen SSRI) soll die Aufdosierung ab dem 2. Behandlungstag beginnen
- Grundsatz: so kurz wie möglich, so rasch wie verträglich.
- Da in der Aufdosierungsphase noch keine zuverlässige Wirksamkeit besteht,
- ist die Aufdosierung verlorene Zeit für die Behandlung
|
keine Aufdosierung bei SSRI
- SSRI können / dürfen nicht aufdosiert werden,
- sie haben keine Dosis-Wirkungs-Beziehung!
- Das bedeutet eine höhere Dosierung wirkt nicht besser,
- abwer das Risiko für UAW steigt stark! (Bschor 190)
|
Die Stoppuhr läuft!
- Sobald die Standarddosis erreicht ist beginnt die Phase der Wirklatenz,
- diese beträgt 3-4 Wochen, bei älteren Menschen kann sie 6 Wochen betragen.
- Legen Sie mit dem Patienten fest ob sie 3 – 4 oder 6 Wochen warten wollen,
- am Ende der Wirklatenz steht der Entscheidungstag!
|
Zwischenkontrollen
- Es geht in der Latenzzeit nicht um die Frage ob das Antidepressivum hilft!!!
- Es soll 1 x in der Woche geprüft werden:
- ob sich die Depression zwischenzeitlich verschlechtert hat
- ob Suizidgedanken bestehen
- ob die Nebenwirkungen unerträglich sind, aber...
- es lohnt sich oft durchzuhalten, Übelkeit und Schwindel vergehen meist nach ein paar Tagen!
|
Der Entscheidungstag ist da!
- Am Entscheidungstag sollte bewertet werden ob der Patient auf das Medikament angesprochen hat
- „Angsprochen“ bedeutet nicht, dass alle depressiven Symptome verschwunden sein müssen,
- das kann auch bedeuten, dass sich zumindest einige Symptome deutlich abgemindert haben
- Solche Einschätzungen sind mitunter schwierig, deshalb wurde vor Behandlungsbeginn
- Das Beck-Depressions-Inventar erhoben – wiederholen Sie den Test jetzt! (Bschor 181-4)
|
Wie geht es weiter, wenn das Antidepressivum hilft?
- Wenn der Patient auf die Behandlung angesprochen hat,
- sollte er das Medikament in gleicher Dosis weiternehmen,
- es ist wahrscheinlich, dass sich die Depression dann vollständig bessert.
|
Erhaltungstherapie
- Über die vollständige Besserung hinaus
- sollte das Mittel 6 – 9 Monate weiter genommen werden,
- dann sollte das Medikament ausschleichend
- über 4-6 Wochen abgesetzt werden.
|
Was tun, wenn das Antidepressivum nicht hilft?
- Wenn nach 3 – 6 Wochen die depressiven Beschwerden unverändert sind,
- sollte die Medikation geändert werden.
- Das ist keine Selbstverständlichkeit
- Nicht selten wird sie trotzdem Jahre weiter genommen. (Bschor 188)
|
Mögliche Behandlungsstrategien
erstellt 2-2020
|


