COPD
von: Christoph Fischer
Häufigkeit:
- COPD ist derzeit weltweit die vierthäufigste Todesursache
- 26,1 % der Österreicher (25,7 % der Frauen und 26,6 % der Männer) leiden an COPD.
- 10,7% haben eine behandlungsbedürftige COPD,
- 1 % ist schwer krank.
- Nur bei 5,6 % der Menschen in Österreich wurde die Diagnose durch den Arzt überhaupt gestellt. (APA, 15. 6. 2012 - Pressemeldung Jahreskongress ÖPG 2012)
Symptome
|
Anamnese
|
Spirometrie
| Verhältnis FEV1/VK ist < 70 % |
Reversibilitätstest
|
Steroidversuch
|
Unterscheidung Asthma – COPD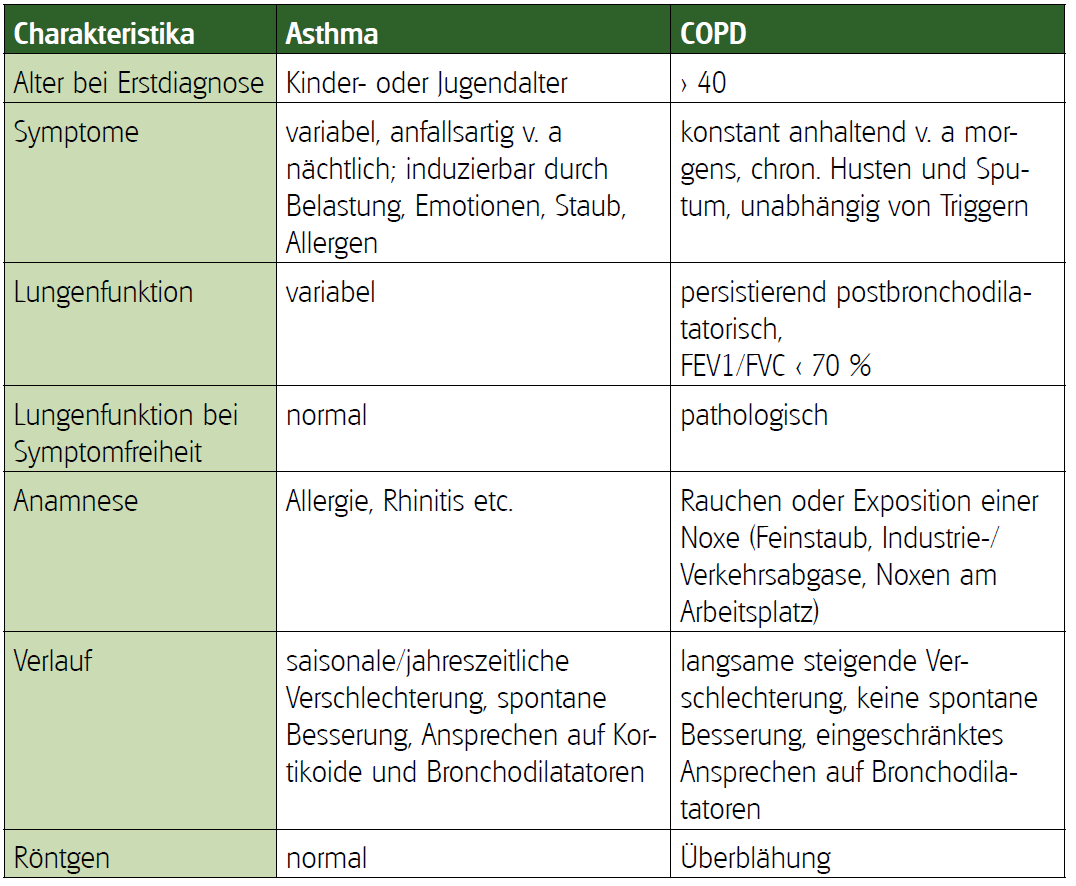
Therapie
Raucherberatung
|
Tabellen zur Bestimmung des rechnerischen Lungenalters Werte bis 70 Jahre nach „Lung Function Calculator“ der Fa. Micro Medical, darüber nach Online-Rechner der John Hopkins University extrapoliert:
Medikamentöse Therapie
Therapie nach dem Stadium der COPD
|
Stadium |
0 |
1 |
2 |
3 |
4 |
|
Symptome |
Chronischer Husten, Auswurf |
+ Dyspnoe bei starker Belastung |
+ Dyspnoe bei mittelschwerer Belastung |
+ Dyspnoe bei leichter Belastung |
+ Ruhedyspnoe |
|
FEV1 |
>80% |
> 80% |
<80% |
<50% |
<30% |
|
Tiffeneau |
>80% |
<70% |
<70% |
<70% |
<70% |
|
Salbutamol[3] |
- |
b.B. |
b.B. |
b.B. |
b.B. |
|
Ipratropium[4] |
- |
b.B. |
b.B. |
b.B. |
b.B. |
|
Formoterol[5] |
- |
- |
+ |
+ |
+ |
|
Tiotropium[6] |
- |
- |
+ |
+ |
+ |
|
ICS[7] |
- |
- |
s. GOLD-LL |
+ |
+ |
|
Theophyllin |
- |
- |
- |
3.Wahl |
3.Wahl |
|
Orales Steroid[8] |
- |
- |
- |
- |
- |
[3] div. Generika DA 1-2 Hübe alle 6h, MTD 24 KI: Tachyarrhythmien
[4] Div. Generika DA 1-2 Hübe MTD 12
[5] diverse Generika MTD 2x 9 mcg
[6] z.B. Spiriva MTD 2 Kps
[7] Z.B. Fluticason div. Generika MTD COPD: 2mal tgl. 0,5 mg
[8] Keine Dauertherapie, nur 3-5 Tage bei Exazerbation
Therapie nach der Exazerbationsrate
|
HintergrundINFO: NNT für Verhütung einer zusätzlichen Exazerbation: NNT = 2
Impfungen
|
Schleimlöser
Antitussiva
|
Therapieprinzipien, die bei COPD nicht zu empfehlen sind
|
HintergrundINFO: Wegen der Nebenwirkungen dosisabhängige Hemmung der körpereigenen Steroidproduktion, Osteoporose und signifikant häufiger Pneumonien sollte die Indikation für ICS streng gestellt werden. Falls lang wirksame Anticholinergika plus lang wirksame ß-Mimetika nicht reichen, sollte ein inhalatives Kortikoid in freier Kombination und zunächst befristet ergänzt werden. Die optimale Dauer ist offen.[12]
COPD-Exazerbation
- Quelle[13]
Äthiologie
Klinische Alarmsymptome
|
HintergrundINFO: Jedes dieser Symptome findet sich auch bei viralen Infekten; je mehr Symptome vorliegen, desto wahrscheinlicher ist eine bakterielle Exazerbation.
Untersuchungen
|
|
Therapie
ambulante Behandlung |
|
|
HintergrundINFO: Bei Ansprechen auf das AB sinkt der CRP-Wert in 24–48 h auf 50 %, allerdings senken auch Steroide das CRP |
stationäre Behandlung |
|
Literatur:
[1] Bachler H., Fischer C.: Leitfaden Allgemenimedizin S: 82
[2] Parkes G et al. Effect on smoking quit rate of telling patients their lung age: the Step2quit randomised controlled trial 2008. BMJ 2008;336:598
[9] Global Initiative for Chronic Obstructive Lung Disease
[10] Burgmann M. Pharmakotherapie der stabilen COPD – Stellenwert der einzelnen Therapieoptionen. A&P, Oktober 2013, Nr. 998
[11] https://www.leitlinien.de/mdb/downloads/nvl/copd/archiv/copd-vers1.9-lang.pdf
[12] http://www.arznei-telegramm.de/html/2003_04/0304034_01.html
[13] LF Allgemeinmedizin 2016
erstellt 9-2019
