/Internistische Erkrankungen /Herzinsuffizienz /Herzinsuffizienz Therapie Herzinsuffizienz TherapieTherapie der chronischen Herzinsuffizienz
Medikamente die ein HV verschlechtern
- Hypertonie: ∝-Blocker, Verapamil, Diltiazem
- Antiarrhythmika: Rytmonorma®,Aristocor®, Multaq®, Sotalol
- Schmerzmittel: NSAR, Coxibe
- Antidiabetika: schwere Herzinsuffizienz alle oralen Antidiabetika ( Alternativen: Insulin, off Label Dapagliflocin)
- Antidepressiva: SSRI, Trizyklika
- Antiepileptika: Carbamazepin, Pregabalin
|
Patienteninformation: "Herzschwäche – Vorsicht bei bestimmten Medikamenten"
Stufenplan Herzinsuffizienz
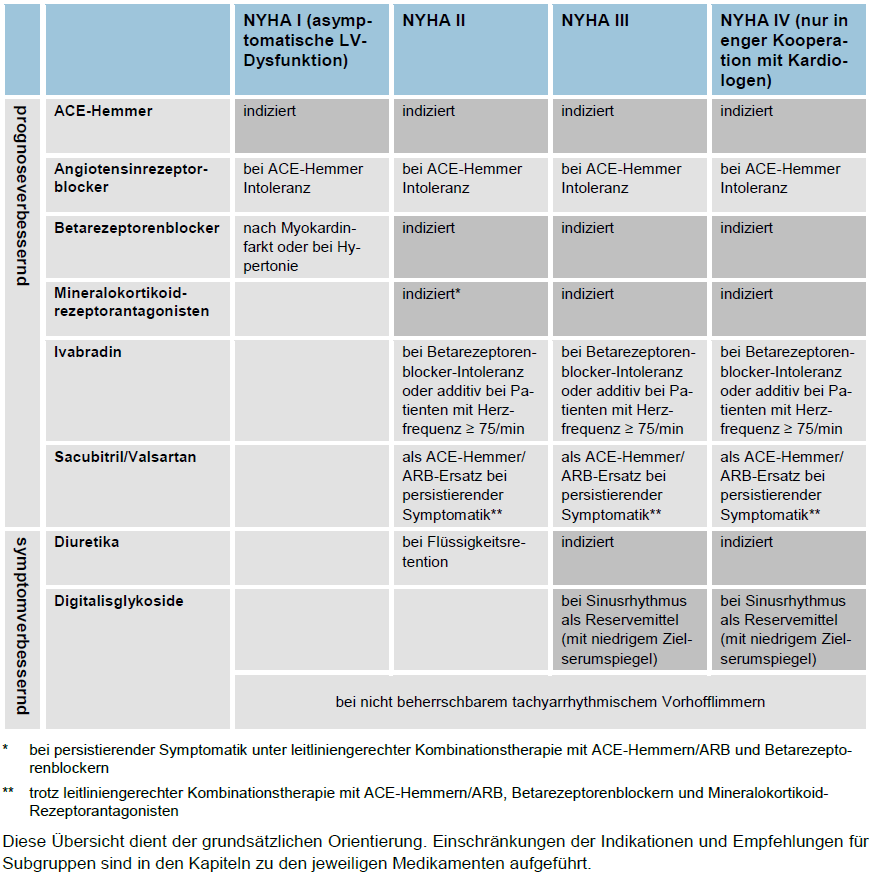 Basismedikation Basismedikation
- ACE-Hemmer
- Angiotensinrezeptorblocker (ARB)
- Spironolacton
- Diuretika
|
ACE-Hemmer
- ACE-Hemmer sollten in zweiwöchentlichen Intervallen konsequent bis zur höchsten in Studien ermittelten Zieldosis gesteigert werden
- falls diese nicht erreicht werden kann, bis zur maximal tolerierten Dosis
- Captopril, Enalapril, Lisinopril und Ramipril wurden in Studien getestet
- Ob ein ACE-Hemmer anderen überlegen ist, lässt sich aus den vorliegenden Daten nicht ableiten.
- Der Nutzen von ACE-Hemmern hinsichtlich Mortalität und Morbidität steigt mit der Schwere der Herzinsuffizienz
- Bei etwa 5-10% der Patienten tritt ACE-Hemmer-Husten auf
|
Angiotensinrezeptorblocker (ARB)
- bei ACE-Hemmer-Intoleranz (5-10% d.P.) sollen ABR empfohlen werden.
- Angioödem: Vorsicht bei Wechsel auf ARB, Kreuzreaktivität ist nicht ausgeschlossen!
- ARB sind 2. Wahl bei Unverträglichkeit von ACE-Hemmern
- Die Mortalitätsdaten sind im Vergleich zu Placebo und ACE-Hemmern inkonsistent:
- in einzelnen Studien waren ARB den ACE-Hemmern unterlegen
- oder zeigten keinen Nutzen im Vergleich zu Placebo
- ARB bei Herzinsuffizienz NYHA I wurde bisher nicht in RCT´s untersucht.
|
Betarezeptorenblocker
- Empfohlene Substanzen
- Bisoprolol, Carvedilol oder Metoprololsuccinat
- Patienten über 70 Jahren alternativ auch Nebivolol
|
ß-Blocker Indikationen
- NYHA I + Hypertonie
- NYHA I + durchgemachtem Herzinfarkt
- NYHA II-IV bei klinisch-stabilen Patienten
- und Fehlen von Kontraindikationen (Asthma und ACO, Bradykardie, AV-Block Grad 2/Grad 3)
|
HintergrundINFO: der Nutzen von ß-Blockern steigt mit der Schwere der Herzinsuffizienz, einen Klasseneffekt gibt es bei Betarezeptorenblockern offenbar nicht
ß-Blocker Dosierung, Behandlungsbeginn
- ß-Blocker sollten nur bei stabilen HV-Patienten begonnen und
- konsequent bis zur maximal tolerierten Dosis auftitriert werden:
- beginnend mit einer geringen Startdosis
- steigern in zweiwöchentlichen Intervallen
- frequenzadaptiert (Ziel Herzfrequenz 55-60/min)
- symptomorientiert (Ziel: maximale Symptomkontrolle)
- bei akuter Verschlechterung der HI sollten ß-Blocker möglichst beibehalten werden!
|
Spironolacton 12,5-50 mg/Tag
- Indiziert bei Patienten die unter max. ACE-Hemmer + ß-Blocker-Gabe symptomatisch bleiben
- zusätzlich zur Standardtherapie auch bei NYHA-Klasse II wenn
- LVAF ≤ 30%
- + weitere Risikofaktoren wie kardiovaskulär bedingte Krankenhausaufnahme vorliegen (RALES-Studie)[1]
- mehr Details
|
Diuretika Furosemid, Torasemid
HintergrundINFO: Patienten mit Herzinsuffizienz sollen dazu angehalten werden, ihr Körpergewicht täglich zu einem festen Zeitpunkt zu messen und bei einem für den Patienten unüblichen, kurzfristigen Gewichtsanstieg Faustregel:
- > 1 kg/Nacht,
- > 2 kg/3 Tage
- > 2,5 kg/Woche
|
den behandelnden Arzt zu benachrichtigen. Mit Patienten, die in der Lage sind, selbständig ihre Diuretikadosis anzupassen, können auch individuelle Grenzwerte festgelegt werden.
| WICHTIG: Patienten mit Herzinsuffizienz die unter ausreichend dosierten ACE-Hemmern + ß-Blockern symptomatisch sind solltenprimär zusätzlich Spironolacton erhalten! |
Empfohlene Medikamente für ausgewählte Patientengruppen
- Sacubitril/Valsartan
- Ivabradin
- Digitalis
|
Sacubitril/Valsartan
- Patienten, die trotz leitliniengerechter Therapie mit ACE-Hemmern, Betarezeptorenblockern und Spironolacton symptomatisch sind,
- sollte („B“) ein Wechsel von ACE-Hemmern auf Sacubitril/Valsartan empfohlen werden,
- unter Berücksichtigung der Unsicherheiten bezüglich der Langzeitverträglichkeit und des Nebenwirkungsprofils. näheres
|
Ivabradin (Procorolan®)
Hat ausschließlich herzfrequenzsenkende Wirkung ohne Minderung der Herzkraft und ohne Blutdrucksenkung. Ivabradin sollte („B“) empfohlen werden:
- zusätzlich zu ACE-Hemmern / ARB + Spironolacton
- trotz maximal tolerierter Betarezeptorenblocker-Dosis
- Ruheherzfrequenz ≥ 75/min
- oder bei Patienten mit ß-Blocker-Intoleranz
- nur bei symptomatischen HI-Patienten mit LVEF ≤ 35% mit stabilem Sinusrhytmus
|
HintergrundINFO: Ob Ivabradin die Prognose von Herzinsuffizienzpatienten tatsächlich verbessert, ist beim genauen Hinsehen zweifelhaft näheres: Ivabradin (Procorolan®)
Digitalis
- Digoxin oder Digitoxin wirken nicht lebensverlängernd,
- können bei Patienten im Sinusrhythmus,
- die trotz ACE-Hemmern (ARB), ß-Blockern und Spironolacton symptomatisch bleiben
- die Symptomatik und Lebensqualität im Stadium III-IV verbessern
- sowie die Belastungstoleranz erhöhen
- und die Hospitalisierungsrate senken
- die Serumspiegel sollten kontrolliert werden
|
Empfohlene Verlaufskontrollen bei medikamentöser Therapie der chronischen Herzinsuffizienz
Literatur
Soweit nicht anders angegeben alle Angaben aus: https://www.leitlinien.de/nvl/html/nvl-chronische-herzinsuffizienz
[1] RALES Pitt B, Zannad F, Remme WJ, et al. The effect of spironolactone on morbidity and mortality in patients with severe heart failure. Randomized Aldactone Evaluation Study Investigators. N Engl J Med 1999;341(10):709-17. http://www.ncbi.nlm.nih.gov/pubmed/10471456
erstellt 10-2019 |
 Basismedikation
Basismedikation