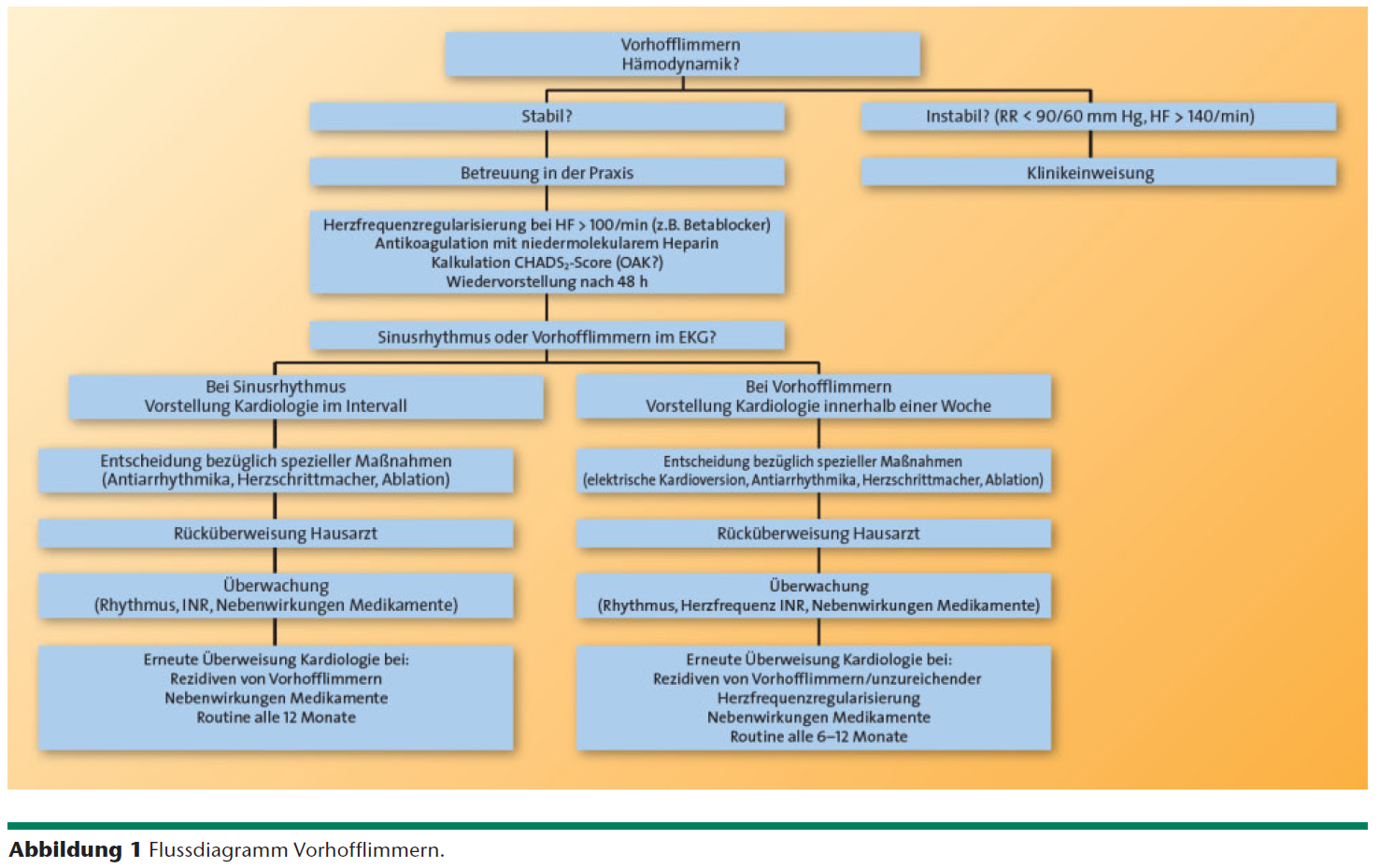
Maßnahmen bei erstmalig aufgetretenem VHF
von: Christoph Fischer
Einschätzung der hämodynamischen Beeinträchtigung
hämodynamische Instabilität?
|
hämodynamisch stabile Patienten
|
HintergrundINFO: Da die spontane Konversionsrate innerhalb der ersten 24–48 Stunden >50% liegt, ist es sinnvoll, den Patienten nur mit niedermolekularem Heparin in therapeutischer Dosierung zu behandeln. Die Konversionsrate wird durch Betablocker, Kalziumantagonisten und Digitalis nicht verbessert, sie dienen nur zur Frequenzreduktion.[1]
Kontroll-EKG nach 48h
|
Spontane Konversion in den SR
|
Persistierendes VHF
|
Warum dringliche Überweisung?
|
HintergrundINFO: Bestehen bereits Thromben im linken Vorhof, so besteht ein erhebliches Schlagfanfallrisiko im Zuge einer Kardioversion. Entweder der Patient wird vor der Kardioversion 3 Wochen oral antikoaguliert, damit sinkt aber die Erfolgsaussicht auf einen dauerhaften Sinus-Rhythmus, oder mittels transösophagealer Echokardiographie wird ein Thrombus im linken Vorhofsohr ausgeschlossen und dann sofort kardiovertiert.
Man muss sich jedoch im Klaren sein, dass die Rezidivraten für VHF nach Kardioversion hoch sind und viele Patienten langfristig dennoch permanentes Vorhofflimmern entwickeln.
Begriffsdefinition VHF
| wir unterscheiden: | erstmaliges neu aufgetretenes Vorhofflimmern |
| paroxysmales (=intermittierendes) Vorhofflimmern |
|
| persistierendes Vorhofflimmern |
|
| permanentes Vorhofflimmern |
|
Flussdiagramm VHF ZfA 7-8 2011
Literatur:
[1] https://www.online-zfa.de/fileadmin/user_upload/Heftarchiv/ZFA/article/2011/07_08/677552961964411FAC0F19E3187F8635_vorhofflimmern-seligmann_1_original.pdf
erstellt 10-2019
